L'infection fongique des ongles des pieds ou onychomycose est une maladie infectieuse et constitue une pathologie assez courante. La prévalence des lésions des ongles des pieds dans tous les pays du monde varie de 18 à 45 %. L'onychomycose survient souvent chez les personnes âgées, les patients atteints de cancer et de diabète sucré, de sarcome de Kaposi et d'ichtyose.
L’onychomycose n’est pas seulement un problème esthétique. Cela constitue une menace sérieuse pour le corps humain, car les produits (xanthomegnine, viomelleine, substances de type antibiotique et pénicilline) de l'activité vitale du champignon conduisent à une persistance à long terme dans les ongles affectés et peuvent conduire au développement d'une hépatopathie, d'une toxicodermie d'origine médicamenteuse et même du syndrome de Lyell.
Étiologie et épidémiologie
Les agents responsables de l'onychomycose sont représentés par trois groupes de champignons :
- dermatophytes (jusqu'à 95 %) - Trichophyton rubrum (provoque des dommages aux ongles des pieds et des mains, ainsi qu'à la peau), Trichophytonmentagrophytes (affecte les ongles du premier et du cinquième orteil et la peau de 3-4 plis interdigitaux), Epidermophytonfloccosum (ongles du premier et du cinquième orteil) ;
- champignons de levure (jusqu'à 4%) - Candida spp. (affecte d'abord la peau autour des ongles, puis pénètre dans la plaque à ongles elle-même) ;
- moisissures (jusqu'à 1%) - Fusarium et Alternaria (le plus souvent rencontrées dans les états d'immunodéficience).
L'onychomycose isolée est rare ; le plus souvent, on observe des lésions simultanées de la peau des pieds, du cuir chevelu et de la peau lisse.
L'infection se produit par les articles ménagers : tapis de salle de bain, pantoufles, serviette, accessoires de manucure ; ainsi que lors de la visite d'un bain public, d'un sauna ou d'une piscine. Les hommes sont plus sensibles à cette pathologie que les femmes. La plupart des adultes souffrent d'onychomycose ; chez les enfants, les cas de mycose des ongles sont rares.
Le groupe à risque comprend les préposés aux bains publics, le personnel militaire, les athlètes, les personnes qui visitent régulièrement les bains publics et les saunas et les mineurs.
La source de l'infection est la peau des pieds d'une personne infectée ; parfois des familles entières sont touchées.
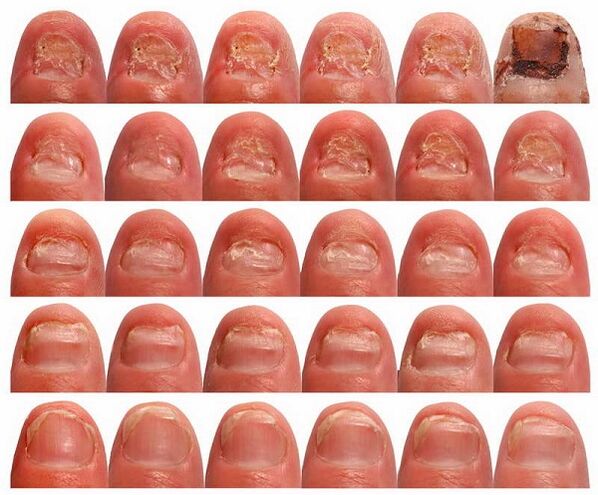
Pathogenèse
L'onychomycose est source d'infection fongique pouvant entraîner une sensibilisation de l'organisme. De plus, les champignons libèrent des substances toxiques pour le corps humain.
Les facteurs prédisposant à l'infection sont les blessures à la peau des pieds et des ongles qui surviennent lorsque les orteils sont pressés par des chaussures serrées ; environnement humide et chaud créé par certaines chaussures de mauvaise qualité fabriquées à partir de matériaux non naturels ; la présence de maladies graves, d'états d'immunodéficience, de vieillesse.
Symptômes de la maladie
Sur la base des différences de symptômes, on distingue quatre formes d'onychomycose :
- Onychomycose latérale distale (sous-unguéale) le plus courant. Les agents responsables sont le trichophyton rouge, le candida et, très rarement, les moisissures. Dans ce type de lésion, le champignon du lit de l'ongle pénètre depuis la peau par le bord libre de l'ongle et se propage vers la matrice. Dans ce cas, la plaque à ongles, due à l'hyperkératose, s'éloigne progressivement du lit et prend une couleur jaunâtre. Un épaississement de la plaque de l'ongle peut se produire et une contamination bactérienne donne à l'ongle une variété de couleurs allant du verdâtre au brun sale.
- Onychomycose superficielle blanche le plus souvent causé par Trichophyton mentagrophytes, qui provoque la formation de taches blanches à la surface de la plaque unguéale ; au fur et à mesure que le processus progresse, ces points fusionnent. Ce type d'onychomycose survient chez les patients âgés présentant une déformation de l'orteil, dans lequel un orteil recouvre l'orteil adjacent. La plaque unguéale devient dystrophique, s'effrite et prend une couleur grisâtre ou brunâtre, mais la matrice et l'épithélium du lit ne sont pas affectés et il n'y a pas non plus de phénomènes inflammatoires de la peau.
- Onychomycose sous-unguéale proximale le type le plus rare dans lequel l'agent pathogène, le plus souvent le trichophyton rouge, pénètre dans la plaque unguéale depuis la peau ou depuis le pli périunguéal, puis se propage le long de celle-ci et atteint la matrice et les parties distales de la plaque unguéale. En conséquence, on observe un décollement important de la plaque à ongles. En cas de contamination bactérienne secondaire, la plaque à ongles change de couleur.
- Onychomycose dystrophique totale se développe comme une complication de la candidose sous-unguéale distale latérale ou, beaucoup moins fréquemment, proximale, et se produit également dans la candidose sous-cutanée chronique. Avec cette forme, l'ongle entier est affecté avec sa destruction complète ; le pli de l'ongle est soit absent, soit pathologiquement épaissi, alors qu'une plaque unguéale normale ne peut pas se former.
Toutes les onychomycoses doivent être différenciées du psoriasis, de l'eczéma, du lichen plan et des autres maladies cutanées. Pour confirmer le diagnostic, il est nécessaire de réaliser une microscopie du matériel pathologique issu de la lésion et une culture de l'agent pathogène sur des supports d'identification spéciaux.
Traitement de l'onychomycose
Lors de la prescription d'un traitement à un patient atteint d'onychomycose, un certain nombre de facteurs doivent être pris en compte : le type d'agent pathogène, la prévalence du processus, l'état général du patient et ses capacités financières.
- Les agents locaux sont souvent utilisés dans le traitement de l'onychomycose sous-unguéale distale et latérale lorsque pas plus de 3 ongles sont touchés, ainsi que chez les patients pour lesquels les antimycotiques en comprimés sont contre-indiqués. Les préparations topiques les plus efficaces comprennent les crèmes et les vernis. Ils sont souvent combinés pour obtenir un effet thérapeutique plus rapide. Les préparations contiennent de fortes concentrations de principes actifs ; ils agissent efficacement à la surface de la plaque à ongles, mais ne sont pas toujours capables de pénétrer jusqu'au lit de l'ongle, où se trouvent les champignons les plus persistants. Dans de tels cas, la plaque à ongles affectée est retirée chirurgicalement ou à l'aide de produits chimiques spéciaux - des kératolytiques, et le traitement local est poursuivi. Cette méthode n'est gênante qu'en raison de la longueur du processus, car elle nécessite un respect scrupuleux du schéma thérapeutique tout au long de la croissance d'une plaque à ongles saine. Dans ce cas, les pommades doivent être appliquées quotidiennement et les vernis seulement une fois par semaine.
- La thérapie systémique est plus efficace et plus fiable dans le traitement de l'onychomycose ; il est utilisé lorsque le traitement local échoue. Les indications de prescription de médicaments systémiques sont les stades avancés de l'onychomycose sous-unguéale distale latérale et proximale, ainsi que l'onychomycose totale.
Le choix du médicament pour le traitement systémique doit être justifié, en tenant compte de la pharmacocinétique, du spectre d'action et de l'activité antifongique de chaque médicament. Il ne faut pas oublier que tout médicament peut avoir un effet thérapeutique prononcé s'il est prescrit de manière adéquate.
















